La artritis solía ser una enfermedad de los ancianos, ahora afecta a pacientes cada vez más jóvenes. La osteoartritis es principalmente dolor y limitación de la movilidad articular. El problema comienza con un daño en el cartílago y puede terminar siendo una discapacidad. ¿Cuáles son las causas y los síntomas de la osteoartritis? ¿Cómo va el tratamiento?
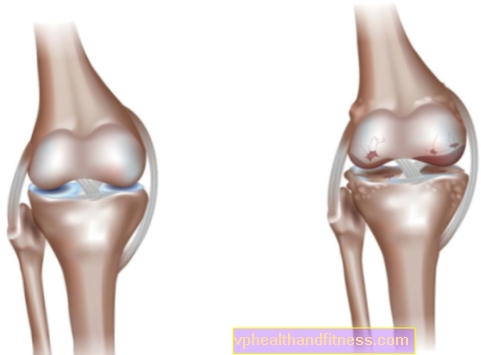
La osteoartritis, es decir, la degeneración popular de las articulaciones (lat. artrosis deformante, morbus degenerativus articulorum, osteoartrosis, osteoartritis o en polaco, la osteoartritis) es una enfermedad crónica e irreversible. No existe una definición única de osteoartritis, pero los expertos coinciden en que la causa de la dolencia es el desequilibrio entre la destrucción y la reconstrucción dentro del cartílago articular. Los factores que abren el camino a la degeneración articular son: sobrecarga articular excesiva y deterioro de la calidad de los componentes articulares. Si esto sucede, las causas posteriores de la artrosis se pueden dividir en aquellas que están fuera de nuestro control y aquellas que no dependen de nosotros. Los expertos dividen la osteoartritis en dos formas:
- primario (idiopático), cuya causa se desconoce, es más probable que ocurra con la edad
- secundaria, que tiene una causa específica: pueden ser anomalías en la estructura de la articulación, su daño mecánico, enfermedades crónicas, sistémicas, por ejemplo, diabetes u otras enfermedades de las articulaciones, por ejemplo, AR
En el curso de la enfermedad degenerativa, se pueden distinguir los siguientes:
- períodos de estabilización: empeoramiento constante de los síntomas que ocurren solo con el movimiento
- períodos de exacerbación: el dolor y la rigidez de las articulaciones aumentan y también ocurren en reposo y por la noche; las articulaciones están hinchadas y el líquido se acumula dentro de ellas como resultado de la inflamación
Artritis de las articulaciones: síntomas
Se supone que los primeros síntomas de la osteoartritis aparecen entre los 40 y los 60 años, pero cada vez con mayor frecuencia se pueden observar en personas mucho más jóvenes.
Aproximadamente el 10 por ciento de las personas mayores de 90 años no presentaron cambios en sus articulaciones en las radiografías.
Debemos sentirnos perturbados por todo tipo de crujidos, crujidos, rechinamientos en las articulaciones, así como dolores severos al llevar una carga, por ejemplo, al subir escaleras, levantarse de una silla, mientras está de pie. Pero el daño del cartílago no siempre se asocia con malestar (por ejemplo, muchos atletas no sienten dolor), por lo que el diagnóstico de degeneración articular a veces se hace demasiado tarde. La característica de la artrosis es que al principio los síntomas aparecen solo durante el movimiento (dolor inicial, rigidez inicial), luego también aparecen en reposo y por la noche, y con mayor frecuencia afectan una o más articulaciones, aunque algunos pacientes sufren de dolor poliarticular.
Estos son los cuatro síntomas característicos que, junto con el examen radiológico, le permiten hacer un diagnóstico:
- dolor: en la osteoartritis, el dolor generalmente se siente solo en la articulación afectada (a veces el paciente puede sentirlo en la ingle o en una articulación cercana, p. ej.dolor de rodilla en caso de degeneración de la articulación de la cadera), se produce al comienzo del movimiento (dolor inicial, por ejemplo, al levantarse de la cama, la silla) y durante el movimiento, aumenta al final del día y desaparece durante el reposo
- rigidez articular: se presenta en dos variedades, como rigidez matutina, que desaparece en unos minutos después de despertarse, y rigidez inicial, que aparece durante el día después de períodos de inmovilidad
- restricción de la movilidad: los problemas relacionados con la movilidad de la articulación empeoran con el tiempo, es cada vez más difícil, por ejemplo, doblar o enderezar la rodilla, lo que es peor, el movimiento en la articulación puede bloquearse repentinamente por fragmentos de cartílago roto o espolones óseos; Cuanto más se daña una articulación, más se debilitan los músculos que la rodean y la discapacidad empeora
- crepitantes: cuando las superficies articulares desiguales se frotan entre sí mientras se mueven
- distorsión y expansión de contornos: resulta de un cambio en el eje de la articulación, así como de la formación de excrecencias óseas (osteofitos) y exudado
Osteoartritis: causas
Hay una serie de factores que provocan la destrucción del cartílago articular y dan lugar a la aparición de la osteoartritis, algunos de los cuales podemos influir, otros no. Se desconocen las causas fundamentales de la degeneración y no tenemos ninguna influencia sobre ellas. Se habla de tendencias genéticas, mala composición química del líquido sinovial, suministro insuficiente de sangre a las articulaciones, influencia de diversas enfermedades, entre ellas diabetes y trastornos hormonales, especialmente hipotiroidismo. Tampoco tenemos ninguna influencia sobre la edad y el sexo: se sabe que la probabilidad de OA aumenta con la edad y es mayor en las mujeres, especialmente después de la menopausia.
Sin embargo, al eliminar los siguientes factores, podemos prevenir el desarrollo de la enfermedad o retrasar su aparición:
- sobrepeso u obesidad: la reducción de peso reduce el riesgo de enfermedad
- debilidad muscular alrededor de la articulación: los músculos ejercitados estabilizan mejor la articulación
- factores ocupacionales: sobrecarga articular a largo plazo (arrodillarse o doblar las rodillas, levantar objetos pesados, movimientos repetidos de las manos), aquí la única solución puede ser cambiar de trabajo, lo que no siempre es fácil
- practicar deportes: algunas disciplinas (no necesariamente competitivas) están asociadas con lesiones y lesiones más frecuentes
- trastornos de la estructura articular: algunos trastornos de la estructura articular se pueden corregir mediante rehabilitación, tratamiento quirúrgico y el uso de ortesis o plantillas
Prevenir lesiones
El movimiento moderado ajustado a nuestras habilidades sirve mejor a las articulaciones. Es importante no torcerlos, solo moverlos en planos fisiológicos. Una bicicleta es ideal, y si estás nadando, puedes usarla de espaldas o a gatas (torcemos las articulaciones en la rana). También necesita evitar lesiones y ejercitar sus músculos sistemáticamente, deshacerse del sobrepeso y la obesidad, corregir las sobrecargas asimétricas de la columna vertebral (por ejemplo, ajustar la longitud de las piernas con una almohadilla en el zapato), usar rodilleras para trabajar en las rodillas, usar calzado que absorba los golpes, no abusar de la articulación en una posición.
Osteoartritis: tratamiento
El tratamiento de la osteoartritis es multifacético y depende en gran medida del estadio de la enfermedad.
- Tratamiento no farmacológico de la degeneración articular
El tratamiento no farmacológico juega un papel muy importante en el tratamiento de la osteoartritis. No solo ralentiza la degradación del cartílago articular, sino que también reduce significativamente los síntomas de la enfermedad y la cantidad de medicamentos que se toman. Incluye:
- mantener un peso saludable: cada kilogramo adicional aumenta el riesgo de enfermedad y luego su curso más rápido y más severo
- fisioterapia: los ejercicios bien elegidos por un fisioterapeuta ayudan a mantenerse en forma y a reducir el dolor
- termoterapia - crioterapia: tanto la fisioterapia como las bolsas de hielo caseras normales reducen los síntomas de dolor e inflamación, terapia de calor: las compresas calientes también reducen el dolor y relajan los músculos
- alivio de las articulaciones: plantillas ortopédicas, aparatos ortopédicos, bastones o andadores estabilizan la articulación
- inmovilización: en períodos de exacerbación significativa de la enfermedad con síntomas de artritis, sin embargo, la inmovilización no debe prolongarse debido al riesgo de atrofia muscular
- "Facilitadores": soluciones y dispositivos arquitectónicos que alivian las articulaciones en la vida cotidiana
La educación y el apoyo también juegan un papel importante, tanto del médico, de las organizaciones de pacientes como de sus seres queridos.
- Tratamiento farmacológico
El tratamiento farmacológico está dirigido principalmente a combatir el dolor. El fármaco oral de primera elección cuando el dolor es leve o moderado es el paracetamol, que, aunque menos eficaz que los AINE, es más seguro.
Si el uso de paracetamol no produce los efectos deseados o el paciente se encuentra en el período de exacerbación de la enfermedad, se administran antiinflamatorios no esteroideos (p. Ej., Diclofenaco, ibuprofeno, ketoprofeno, naproxeno, nimesulida).
Dado que tienen muchos efectos secundarios, siempre debe seguir las dosis recomendadas y siempre usar solo un medicamento de este grupo. En las exacerbaciones agudas, puede ser necesaria la administración de opioides.
Algunas personas no pueden tomar dosis altas de analgésicos o píldoras antiinflamatorias por diversas razones. Por este motivo, se recomiendan preparaciones tópicas con efectos analgésicos y antiinflamatorios en forma de spray o gel.
A veces, las preparaciones que contienen glucosamina y condroitina pueden resultar efectivas; no hay evidencia de que curen o incluso inhiban el progreso de la enfermedad, pero a veces reducen el dolor.
Si el dolor es muy molesto, el médico puede sugerir una punción articular, a menudo con la administración simultánea de un medicamento, un esteroide o ácido hialurónico (viscosuplementación), y recientemente también células madre, dentro de la articulación. Por lo general, después de dicho procedimiento, los síntomas desaparecen durante mucho tiempo.
- Métodos quirúrgicos para tratar la artrosis.
El cartílago no se regenera, pero la cirugía moderna restaura la anatomía normal de la articulación, utilizando las fenomenales capacidades de reparación de nuestro cuerpo. El tratamiento quirúrgico de la artrosis suele afectar las articulaciones de la rodilla y la cadera. La mayoría de los procedimientos se realizan mediante el método laparoscópico (artroscopia), que permite eliminar elementos de cartílago dañados o crecidos de forma mínimamente invasiva.
Se estimula el crecimiento del tejido con el método de microfracturas puntuales de hueso desprovisto de cartílago. Donde fluye la sangre, se forma un coágulo y con el tiempo se convierte en cartílago fibroso. Tiene peores propiedades que el cartílago hialino, pero puede reemplazarlo desde la pobreza.
Mosaicoplastia: se cambian dos fragmentos de hueso con cartílago: enfermo y sano, cortado de un lugar menos estratégicamente importante de la misma articulación; donde había un defecto, se forma cartílago fibroso y, después de unos meses, se reconstruye la superficie correcta del cartílago.
Hay grandes esperanzas asociadas con los trasplantes. Las células del cartílago se recolectan de una articulación sana (por ejemplo, el codo cuando se trata la rodilla) y se multiplican en el laboratorio. Luego, se cose un parche de periostio cortado de la tibia en el sitio del defecto. Debajo del parche, se inyectan células de cartílago (condrocitos), que con el tiempo se convierten en cartílago normal.
Además, todo el cartílago que crece fuera del cuerpo se implanta a partir de condrocitos multiplicados en un soporte biológico especial. El médico ajusta el material así obtenido al tamaño y forma de la lesión.
Cuando el cartílago está completamente dañado, se insertan prótesis articulares metálicas y el polietileno, cerámica o metal reemplazan el cartílago.
Hazlo necesariamenteConsulte a un médico lo antes posible si:
- habrá una exacerbación de los síntomas, especialmente el dolor; además de la administración de medicamentos más fuertes, puede ser necesaria una punción
- hubo un aumento significativo del dolor después de la punción articular, hinchazón y aumento del calentamiento de la articulación o fiebre, estos pueden ser síntomas de una infección, sin embargo, recuerde que el dolor articular hasta 24 horas después de la punción es normal
- los síntomas de la enfermedad empeoran a pesar de la rehabilitación, la eliminación de los factores de riesgo, el tratamiento de apoyo; tal vez sea el momento de pensar en la cirugía
- Aparecen nuevos síntomas perturbadores, por ejemplo, dolor en muchas articulaciones, debilidad, fiebre, pérdida de peso injustificada.
- había dolor en el área poplítea o en la pantorrilla; un quiste de la fosa poplítea puede haberse roto, acompañando a la enfermedad degenerativa; o puede haber ocurrido una trombosis venosa profunda







-przyczyny-objawyleczenie.jpg)