1 tableta contiene 0,5 mg o 1 mg de dexametasona. La preparación contiene lactosa.
| Nombre | Contenido del paquete | La sustancia activa | Precio 100% | Última modificación |
| Pabi®-Dexametasona | 20 artículos, mesa | Dexametasona | 22,08 PLN | 2019-04-05 |
Acción
La dexametasona es una hormona sintética de la corteza suprarrenal del grupo de los glucocorticosteroides con efectos antiinflamatorios, antialérgicos, antipiréticos e inmunosupresores de larga duración y muy fuertes. El efecto antiinflamatorio es aproximadamente 7,5 veces más fuerte, mientras que el efecto sobre el metabolismo de los carbohidratos es 5 veces y sobre el equilibrio de agua y electrolitos 10 veces más débil que la prednisona. Apenas retiene sodio y agua en el organismo, aumenta ligeramente la excreción de potasio. En dosis bajas y medias no provoca hipertensión arterial. Reduce la presión intracraneal. Hace que el cuerpo se quede sin calcio. Mucho más fuerte que otras hormonas de la corteza suprarrenal, inhibe la secreción de corticotropina de la glándula pituitaria y, secundariamente, reduce la concentración de cortisol en la sangre. Después de la administración oral, el fármaco se absorbe rápidamente en el tracto gastrointestinal. Penetra rápidamente en los tejidos. La concentración máxima del fármaco en sangre se produce entre 1 y 2 horas después de tomarlo. El 77% se une a las proteínas plasmáticas. Aproximadamente el 97% se metaboliza en el hígado y los productos de desecho se excretan principalmente en la orina y en una pequeña cantidad a través del tracto gastrointestinal. La T0.5 biológica es de 36 a 54 horas La hemodiálisis no tiene un efecto significativo sobre la concentración de dexametasona en la sangre.
Dosis
Oralmente. Las dosis son individuales según la gravedad de la enfermedad y la respuesta del paciente al tratamiento. En casos especiales, como estrés y cambios en el cuadro clínico del paciente, puede ser necesario administrar una dosis más alta de dexametasona. Si no hay una respuesta positiva al tratamiento en unos pocos días, se debe suspender el uso de glucocorticoides. Adultos: generalmente de 0,5 a 10 mg al día según el tipo de enfermedad. En algunos pacientes, es posible que sea necesario aumentar la dosis temporalmente. Una vez obtenido el efecto terapéutico deseado, la dosis debe reducirse gradualmente hasta la dosis efectiva más baja y el paciente debe ser monitoreado continuamente. En una prueba corta de supresión con dexametasona, se usa 1 mg de dexametasona al 23.00 y representa la concentración de cortisol en el plasma de la sangre recolectada a la mañana siguiente. Los pacientes que no han visto un aumento en los niveles de cortisol pueden someterse a una prueba más larga. A continuación, se administra al paciente 0,5 mg cada 6 h durante 2 días. En los siguientes 2 días consecutivos, se administran 2 mg de dexametasona cada 6 horas. Se mide la excreción diaria de 17-hidroxiesteroides en la orina el día anterior a la prueba y el segundo y cuarto día de la prueba. Niños y adolescentes: 0,01-0,1 mg / kg Las dosis de glucocorticoides se determinan de acuerdo con la respuesta individual del paciente al tratamiento. Retirada de dexametasona. La insuficiencia suprarrenal se desarrolla con el uso prolongado de glucocorticoides y puede persistir durante un año después de la interrupción del tratamiento. Después de un tratamiento prolongado, la retirada de glucocorticoides siempre debe ser gradual para evitar una insuficiencia suprarrenal aguda. La dosis debe reducirse gradualmente durante semanas o meses dependiendo de la dosis utilizada y de la duración del tratamiento. Un paciente que ha recibido más de la dosis fisiológica (aproximadamente 1 mg de dexametasona) durante más de 3 semanas no debe dejar de tomar el medicamento de repente. El método para reducir la dosis de glucocorticosteroides depende en gran medida de la probabilidad de recurrencia de la enfermedad. Es necesaria una evaluación clínica del estado del paciente durante la abstinencia. Si la probabilidad de recaída es baja, pero existen dudas sobre la supresión del eje hipotalámico-pituitario-adrenal, la dosis utilizada puede reducirse inmediatamente a la dosis fisiológica, la reducción adicional de la dosis debe ser más lenta. Es poco probable que la interrupción brusca del tratamiento cuando se usa una dosis diaria de dexametasona superior a 6 mg durante 3 semanas en la mayoría de los pacientes dé como resultado una supresión clínicamente relevante del eje hipotalámico-pituitario-adrenal. Se debe considerar la suspensión gradual de los glucocorticoides en los siguientes grupos de pacientes, incluso si se ha utilizado dexametasona durante menos de 3 semanas: pacientes que han reutilizado corticosteroides, especialmente durante un período superior a 3 semanas; pacientes a los que se les haya recetado un tratamiento a corto plazo en el plazo de un año después de interrumpir el tratamiento a largo plazo (meses o años); pacientes que padecen insuficiencia suprarrenal por motivos distintos a la terapia con glucocorticoides; pacientes que reciben dexametasona en dosis superiores a 6 mg por día; pacientes que toman la segunda dosis por la tarde. Las enfermedades, traumatismos o cirugías concomitantes pueden requerir un aumento temporal de la dosis en el tratamiento a largo plazo. Si el tratamiento con glucocorticoides se interrumpe durante el uso prolongado, puede ser necesario reiniciar el tratamiento periódicamente. Para reducir el riesgo asociado con el uso de glucocorticosteroides, los pacientes deben recibir una tarjeta especial que contenga las instrucciones del médico, el nombre del fármaco utilizado e información sobre cómo utilizarlo y la duración del tratamiento.
Indicaciones
Enfermedades que responden a la terapia con glucocorticoides. Útil para controlar el edema cerebral.
Contraindicaciones
Hipersensibilidad a la dexametasona oa alguno de los excipientes. Infecciones sistémicas, salvo que se utilice un tratamiento antiinfeccioso.Vacunas con vacunas vivas en pacientes tratados con dosis de inmunosupresores.
Precauciones
Debido al riesgo de efectos secundarios psiquiátricos, se debe tener precaución en caso de empeoramiento de los síntomas psicológicos, especialmente el estado de ánimo depresivo y los pensamientos suicidas. La mayoría de los síntomas desaparecen cuando se reduce la dosis o se suspende el fármaco y es posible que se requiera un tratamiento adecuado. Se debe tener especial cuidado al considerar el uso de glucocorticosteroides en pacientes con formas activas de trastornos psiquiátricos del ciclo de la ciclofrenia, incluidas las enfermedades depresivas, las enfermedades maníaco-depresivas y las psicosis esteroides. Los efectos indeseables se pueden minimizar usando la dosis efectiva más baja durante el período de tiempo más corto y usando la dosis diaria requerida como una dosis única por la mañana o cada dos días si es posible. Para seleccionar la dosis adecuada, es necesaria una monitorización frecuente del estado clínico del paciente. Si un paciente desarrolla síntomas como visión borrosa u otras alteraciones visuales, se debe considerar derivarlo a un oftalmólogo por posibles causas, que podrían incluir cataratas, glaucoma o afecciones raras como coriorretinopatía serosa central (CSCR) que se ha informado después uso sistémico y tópico de corticosteroides. La administración concomitante de inhibidores de CYP3A, incluidas las preparaciones que contienen cobicistat, aumenta el riesgo de efectos secundarios sistémicos. Se debe evitar la combinación de medicamentos a menos que el beneficio supere el mayor riesgo de efectos secundarios sistémicos por el uso de corticosteroides; en este caso, se debe vigilar al paciente para detectar efectos sistémicos de los corticosteroides. Puede producirse una reducción de la resistencia y dificultad para localizar infecciones con el uso de corticosteroides. Los corticosteroides pueden enmascarar algunos síntomas de inflamación o infección, los síntomas a menudo pueden ser atípicos y las infecciones graves como la sepsis y la tuberculosis pueden volverse graves antes del diagnóstico. El uso de glucocorticosteroides junto con el tratamiento de infecciones solo es posible en casos necesarios, por ejemplo, tuberculosis, infecciones víricas y micóticas de los ojos. Los pacientes tratados con inmunosupresores son más propensos a las infecciones que las personas sanas. La varicela y el sarampión pueden ser mucho más graves e incluso pueden ser fatales en pacientes inmunodeprimidos tratados con corticosteroides. Debe evitarse especialmente la exposición en pacientes que no hayan sido tratados previamente. El riesgo de desarrollar una infección sistémica varía de una persona a otra y puede estar relacionado con la dosis, la vía y la duración de la administración de corticosteroides y la enfermedad subyacente. Los pacientes que usan corticosteroides en el momento de la exposición, o aquellos que los han usado en los últimos 3 meses, deben recibir inmunoglobulina profiláctica de varicela zooster (VZIG) dentro de los 10 días posteriores a la exposición a la varicela. Si se desarrolla varicela, el paciente requiere un tratamiento especializado adecuado. No se debe interrumpir el tratamiento con glucocorticoides, pero es posible que sea necesario aumentar la dosis tomada hasta ahora. Después de la exposición al sarampión, está indicada la administración profiláctica de inmunoglicina (IG). Se debe tener especial cuidado al considerar el uso de glucocorticosteroides en pacientes con las siguientes condiciones: osteoporosis (un riesgo especial en mujeres posmenopáusicas); hipertensión o insuficiencia cardíaca congestiva; actual o historial de enfermedad mental grave (especialmente enfermedades esteroides); diabetes (o antecedentes familiares de diabetes); historia de tuberculosis; glaucoma (o antecedentes familiares de glaucoma); antecedentes de miopatía inducida por corticosteroides; insuficiencia hepática insuficiencia renal; Hipotiroidismo; epilepsia; úlcera estomacal; migraña; algunos helmintos, especialmente amebiasis. Los informes de la literatura sugieren una asociación entre el uso de corticosteroides y la rotura de la pared libre de la aurícula izquierda después de un infarto agudo de miocardio; Los corticosteroides deben usarse con precaución en estos pacientes. La dexametasona debe usarse con precaución en niños debido a sus posibles efectos sobre el crecimiento y el desarrollo. Los glucocorticoides inducen un retraso del crecimiento dependiente de la dosis en lactantes, niños y adolescentes. El impacto puede ser irreversible. Lactantes prematuros: los datos disponibles sugieren eventos adversos a largo plazo que afectan el desarrollo neurológico de los lactantes prematuros con enfermedad pulmonar crónica después del inicio del tratamiento temprano (<96 h) a una dosis inicial de 0,25 mg / kg. Dos veces al día. Los efectos secundarios asociados con el uso de glucocorticoides pueden ser más graves en pacientes de edad avanzada, especialmente en términos de osteoporosis, hipertensión, hipopotasemia, diabetes, susceptibilidad a infecciones y adelgazamiento de la piel. Se debe prestar especial atención a estos pacientes para evitar reacciones potencialmente mortales. La preparación contiene lactosa; no debe usarse en pacientes con problemas hereditarios raros de intolerancia a la galactosa, deficiencia de lactasa de Lapp o malabsorción de glucosa-galactosa.
Actividad indeseable
Frecuencia no conocida: aumento de la susceptibilidad y gravedad de las infecciones con supresión de sus síntomas clínicos, infecciones refractarias, recaídas de tuberculosis inactiva, disminución de la respuesta a las vacunas y pruebas cutáneas, reacciones de hipersensibilidad (incluyendo anafilaxia, dermatitis alérgica, urticaria, angioedema), supresión del eje hipotalámico. glándula pituitaria-adrenal, supresión del crecimiento en lactantes, niños y adolescentes, trastornos menstruales, amenorrea, síndrome de Cushing, hirsutismo, disminución de la tolerancia a los carbohidratos, aumento de los requisitos de insulina y fármacos antidiabéticos, osificación prematura, aumento de peso, balance negativo de nitrógeno y calcio, aumento apetito, retención de sodio y agua, pérdida de potasio, deficiencia de potasio alcalosis, trastornos afectivos (irritabilidad, euforia, depresión y cambios de humor, pensamientos suicidas), reacciones mentales (manía, alucinaciones, delirios, empeoramiento de la esquizofrenia), alteraciones del comportamiento, nerviosismo, ansiedad , trastornos del sueño, disfunción cognitiva (confusión, pérdida de memoria), convulsiones, empeoramiento de la epilepsia, aumento de la presión intracraneal e inflamación del bulbo (pseudo-tumor del cerebro), mareos, dolor de cabeza, dependencia psicológica, visión borrosa, catarata subcapsular posterior, aumento de la presión intraocular, glaucoma, papiledema, exoftalmos, adelgazamiento de la córnea y la esclerótica, exacerbación de enfermedades virales y fúngicas del ojo, trombosis con embolia, ruptura del músculo cardíaco después de un infarto de miocardio reciente, hipertensión, indigestión, úlcera péptica con posible perforación y sangrado, pancreatitis aguda, infección por hongos, esofagitis ulcerosa , flatulencia, vómitos, náuseas, alteración de la cicatrización de heridas, hematomas, adelgazamiento de la piel, equimosis y hemorragia, eritema, estrías, acné, aumento de la sudoración, osteoporosis, fracturas de vértebras y huesos largos, necrosis ósea, rotura de tendones, debilidad muscular, leucocitosis , hipo, malestar. La interrupción del tratamiento después del uso prolongado de corticosteroides puede provocar insuficiencia suprarrenal aguda, hipotensión y muerte. Puede experimentar un síndrome de abstinencia que incluye fiebre, secreción nasal, conjuntivitis, bultos dolorosos que pican en la piel, pérdida de peso, dolor muscular y articular, malestar.
Embarazo y lactancia
Durante el embarazo, el medicamento solo debe usarse si el beneficio para la madre supera el riesgo potencial para el feto. La dexametasona atraviesa fácilmente la placenta. El uso prolongado o frecuente de corticosteroides durante el embarazo puede aumentar el riesgo de retraso en el desarrollo del feto. El hipoadrenocorticismo de las madres tratadas con corticosteroides durante el embarazo es teóricamente posible, y generalmente se resuelve después del nacimiento y rara vez es clínicamente relevante. Los corticosteroides pasan a la leche materna, aunque no se dispone de datos sobre la dexametasona. La supresión de la corteza suprarrenal puede ocurrir en hijos de madres que toman altas dosis de corticosteroides durante un largo período de tiempo.
Interacciones
La rifampicina, rifabutina, carbamazepina, fenobarbital, fenitoína, primidona y aminoglutetimida pueden aumentar el metabolismo de los corticosteroides, lo que reduce su eficacia. La efedrina aumenta el metabolismo de la dexametasona. Los corticosteroides muestran actividad antagonista de los fármacos hipoglucemiantes (incluida la insulina), los fármacos antihipertensivos y los diuréticos, mientras que aumentan el efecto hipopotasémico de la acetazolamida, los diuréticos tiazídicos y de asa y la carbenoxolona. Los corticosteroides pueden aumentar el efecto de los anticoagulantes cumarínicos (se debe controlar el tiempo de protrombina). Los anticonceptivos orales (estrógenos y progestágenos) aumentan la concentración de corticosteroides en el suero sanguíneo, el fármaco antiviral ritonavir tiene un efecto similar al de la dexametasona. La dexametasona reduce la concentración plasmática de los fármacos antivirales indinavir y saquinavir. Los corticosteroides aumentan el aclaramiento renal de los salicilatos y, por lo tanto, la suspensión de los esteroides puede resultar en intoxicación por salicilatos. El uso concomitante de AINE y glucocorticoides puede provocar el desarrollo y / o empeoramiento de los síntomas de las úlceras gastroduodenales. Los pacientes que reciben metotrexato y dexametasona de forma concomitante tienen un mayor riesgo de desarrollar efectos tóxicos en el torrente sanguíneo. Los antiácidos, especialmente los que contienen silicato de magnesio, interfieren con la absorción gastrointestinal de los glucocorticoides.
Precio
Pabi®-Dexamethason, precio 100% PLN 22,08
La preparación contiene la sustancia: Dexametasona
Medicamento reembolsado: SÍ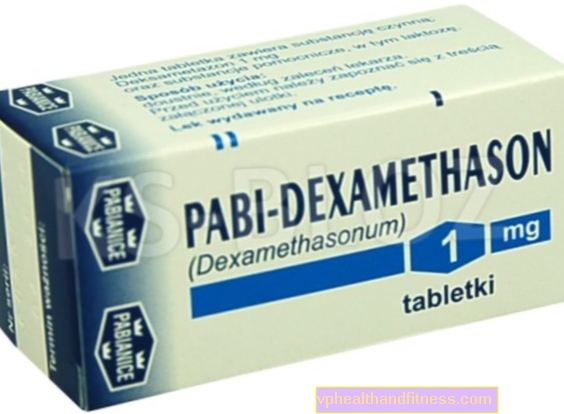






-przyczyny-objawyleczenie.jpg)