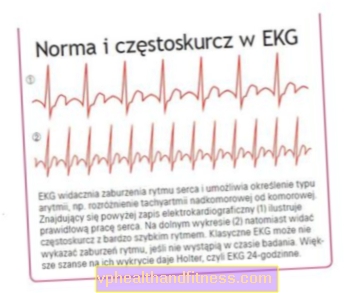
La taquicardia es un latido cardíaco acelerado. La taquicardia puede ser causada por un esfuerzo físico excesivo, estrés o miedo, nerviosismo severo o incluso beber demasiado café. A veces, la taquicardia se acompaña de fiebre, hipotensión. Sin embargo, la taquicardia también puede ser una arritmia potencialmente mortal. ¿Cuáles son las otras causas de taquicardia? ¿Cual es el tratamiento?
La taquicardia es un latido cardíaco acelerado que late a una frecuencia superior a 100 latidos por minuto. La sensación de palpitaciones del corazón puede ir acompañada de síntomas molestos como dificultad para respirar, mareos, dolor en el pecho, sudoración excesiva e incluso pérdida del conocimiento.
La fiebre, el esfuerzo físico, el alcohol, las emociones fuertes aceleran los latidos del corazón, pero mientras no supere significativamente los 100 latidos por minuto y el ritmo de trabajo sea regular, no hay razón para preocuparse. La frecuencia cardíaca acelerada en tales situaciones es natural.
Tabla de contenido
- Taquicardia: síntomas
- Taquicardia: causas
- Taquiarritmias ventriculares peligrosas
- Taquicardia: efectos
- Taquicardia: fármacos no siempre eficaces
- Taquicardia: tratamiento quirúrgico

Taquicardia: síntomas
Sin embargo, cuando el corazón se acelera como loco, a veces falta un latido, puede ser patológico. Entonces, la taquicardia se llama más a menudo taquiarritmia. Cuando su origen está en las aurículas, se denomina supraventricular y en los ventrículos, ventricular. Puede ser paroxística o permanente. A veces, los síntomas de una taquiarritmia son leves, otras veces son molestos.
Los pacientes generalmente se quejan de latidos cardíacos rápidos o irregulares. Si una arritmia provoca una pérdida de la estabilidad hemodinámica, es decir, la capacidad del corazón para bombear suficiente sangre para que el cuerpo funcione correctamente, también puede ocurrir lo siguiente:
- mareo
- manchas delante de los ojos
- falta de aliento
- corta respiración
- sintiéndose débil
Sucede que hay dolor en el pecho detrás del esternón, se produce desmayo, pérdida del conocimiento. Los ritmos muy rápidos, incluso los cortos, van acompañados de miedo, ansiedad, irritación y nerviosismo.
Las contracciones ventriculares adicionales se perciben como "saltos", una sensación de congelación del corazón porque la contracción adicional es seguida por una pausa de una fracción de segundo más larga en los ventrículos (la llamada compensatoria), y luego una contracción más fuerte. Las contracciones adicionales únicas y raras también ocurren en personas sanas y no representan una amenaza para ellas. Las causas frecuentes y agrupadas son motivo de preocupación. Los espasmos adicionales no siempre se tratan o la terapia se basa en la administración de betabloqueantes. Sin embargo, cuando representan un riesgo importante para la salud, se considera la ablación.
Taquicardia: causas
Las causas más comunes de taquicardia son:
- correr u otro esfuerzo físico extenuante
- estimulación del cuerpo por altos niveles de adrenalina (estrés, nerviosismo, etc.)
- fiebre
- estimulantes: alcohol, cafeína, nicotina
- drogas, por ejemplo, anfetaminas
- medicamentos que contienen atropina, efedrina o pseudoefedrina
- glándula tiroides hiperactiva
No siempre la taquicardia es un síntoma de alguna enfermedad. Su frecuencia cardíaca también puede acelerarse cuando está nervioso o hace ejercicio. Si la taquicardia ocurre debido a razones fisiológicas, por ejemplo, cuando está nervioso, ansioso o debido al ejercicio, entonces estamos ante una taquicardia sinusal.
La taquicardia sinusal también puede ser causada por:
- fiebre
- deshidración
- hipotension
- emociones fuertes
así como enfermedades:
- isquemia cardiaca
- embolia pulmonar
- insuficiencia cardiaca
- glándula tiroides hiperactiva
- cualquier inflamación
- trastornos en el funcionamiento del sistema nervioso
- alergias
La taquicardia sinusal también puede ocurrir después de beber demasiado café (cafeína) o alcohol como efecto secundario de algunos medicamentos.
- enfermedad cardíaca incl.
- enfermedad isquémica del corazón
- insuficiencia cardiaca
- miocarditis
- insuficiencia respiratoria
- pérdida de sangre y anemia hemorrágica
- hipoglucemia
- deshidración
- sepsis (sepsis, reacción inflamatoria sistémica debido a una infección)
- shock, incluyendo anafiláctico, es decir, una reacción alérgica inmediata
Taquiarritmias ventriculares peligrosas
Si se producen arritmias a nivel auricular (taquiarritmias auriculares), existe la posibilidad de que el nódulo AV las corrija, por ejemplo, reduciendo el número de latidos por minuto de 200-300 a 100-150. Entonces el corazón late demasiado rápido, pero cumple su función principal: bombea sangre, aunque con menos eficacia.
Es peor cuando el ritmo demasiado rápido proviene de las cámaras, porque no hay ningún mecanismo de control en ellas para ralentizarlo. Por tanto, las taquiarritmias ventriculares son más peligrosas que las taquiarritmias auriculares.
Sus causas son con mayor frecuencia:
- cicatrices después de un infarto
- enfermedades cardíacas
- defectos congénitos del corazón
Tienen síntomas similares a las taquiarritmias supraventriculares, pero conllevan un mayor riesgo de complicaciones que ellos, incluida la muerte súbita cardíaca.
La forma más peligrosa de taquiarritmia es la fibrilación ventricular: muy rápida (más de 300 latidos por minuto) y el ritmo caótico de su trabajo. Como resultado, las cámaras no tendrán tiempo de llenarse de sangre, por lo que no la bombearán al torrente sanguíneo.
La consecuencia es la isquemia del cerebro y del corazón mismo, y la circulación se detiene si el paciente no recibe ayuda inmediata (desfibrilación).
El aleteo ventricular, es decir, una frecuencia cardíaca rápida de más de 250 latidos por minuto, es igualmente peligroso. El aleteo ventricular puede provocar fibrilación.
Taquicardia: efectos
Aunque las taquiarritmias supraventriculares no suelen poner en peligro la vida, no deben tomarse a la ligera. Pueden conducir a:
- accidente cerebrovascular (especialmente fibrilación auricular)
- una fuerte caída de la presión arterial
- colapso
- ya largo plazo, a fenómenos desfavorables en el músculo cardíaco.
También pueden iniciar un aleteo ventricular o fibrilación si la arritmia se les conduce sin control. Las taquiarritmias supraventriculares tienen muchas causas.
En los jóvenes con un corazón sano, pueden asociarse con:
- inestabilidad del sistema endocrino
- hiperactividad emocional
en los mayores, con cambios degenerativos en el corazón, como:
- enfermedades cardiovasculares, por ejemplo:
- arteriopatía coronaria
- hipertensión
- cicatrices post-infarto
- defectos de la válvula
- rutas adicionales de conducción de impulsos eléctricos
- trastornos hormonales
- enfermedad pulmonar
El tipo más común de taquiarritmia supraventricular es la fibrilación auricular, que es rápida (más de 350 latidos por minuto) y actividad auricular caótica.
Una situación similar es el aleteo auricular, con un ritmo algo más lento y en parte regular. La taquicardia recurrente del nodo auriculoventricular (AVNRT) también puede ocurrir debido a la presencia de una vía de conducción adicional (generalmente congénita).
Hace que circule un bucle de impulsos eléctricos, lo que resulta en un ritmo rápido y constante (150-250 latidos por minuto). Por lo general, no se asocia con cardiopatía estructural. Este tipo de taquiarritmia es paroxística.
Taquicardia: fármacos no siempre eficaces
Tenemos muchos medicamentos que permiten un tratamiento eficaz de la enfermedad coronaria o la hipertensión. Pero cuando se trata de taquiarritmias, las cosas no van tan bien.
La farmacología se las arregla peor. Los más utilizados son los preparados cardiológicos clásicos, que tienen un efecto beneficioso sobre el músculo cardíaco y al mismo tiempo ralentizan la frecuencia cardíaca (p. Ej., Betabloqueantes o betabloqueantes). Esta terapia no es suficiente en todas las situaciones. Entonces uno busca medicamentos antiarrítmicos.
El problema es que no siempre son eficaces o tienen efectos secundarios importantes (por ejemplo, al eliminar una arritmia, generar otra) que limitan su uso.
Hazlo necesariamenteEn caso de un ataque de taquicardia:
- descansar
- respire profundamente y exhale todos los músculos con fuerza
- masajee suavemente la arteria carótida (el área de presión está en el cuello, debajo de la mandíbula inferior)
- moja tu cara con agua fría
Taquicardia: tratamiento quirúrgico
Si la farmacoterapia no puede ayudar, se utilizan métodos quirúrgicos de tratamiento: ablación o implantación de un desfibrilador cardioversor.
La ablación es un procedimiento cardíaco que destruye el sitio de la taquicardia en el corazón. Después de que los electrodos de diagnóstico y el electrodo de ablación se insertan en el corazón a través de la arteria o vena femoral, el foco de arritmia se "quema".
La ablación generalmente se realiza sin anestesia general. Es un procedimiento relativamente mínimamente invasivo que se realiza con mayor frecuencia en el caso de taquiarritmias supraventriculares como la fibrilación auricular.
La implantación de un desfibrilador automático se realiza en situaciones en las que el paciente ya ha experimentado taquiarritmias ventriculares peligrosas o si es probable que ocurran (por ejemplo, en insuficiencia cardíaca).
La función principal de este dispositivo, llamado ICD para abreviar (Desfibrilador Automático Implantable), es interrumpir la taquicardia ventricular, el aleteo o la fibrilación por impulsos eléctricos. El desfibrilador cardioversor analiza continuamente el ritmo cardíaco.
Interviene cuando es demasiado rápido o demasiado lento (por lo que también actúa como estimulador). Si registra un latido cardíaco acelerado, envía impulsos eléctricos débiles, los llamados Estimulación antiarrítmica para prevenir la taquiarritmia.
Cuando esto falla, envía un único impulso eléctrico fuerte en sincronía con el ritmo cardíaco. Es desagradable para el paciente. Puede sentirse como un golpe o incluso un dolor en el pecho, pero generalmente detiene las arritmias graves, incluida la fibrilación ventricular, y restablece el ritmo normal. El ICD parece un marcapasos, aunque es más grande que él.
El dispositivo se implanta debajo de la piel en la región subclavia y los electrodos se insertan a través de las venas en el ventrículo derecho y, a veces, en la aurícula derecha.
El procedimiento generalmente se realiza con anestesia local. Las personas con ICD deben tomar precauciones similares en su vida diaria a las que tienen un marcapasos implantado.
ImportanteControle el nivel de magnesio: es un componente de las enzimas que inhiben la entrada de calcio a las células del músculo cardíaco, lo que ayuda a mantener el ritmo correcto de contracciones y diasteres. Buenas fuentes de magnesio incluyen:
- soja
- nueces
- frijoles leguminosos
- salvado y granos de cereales
- verduras con hojas verde oscuro
- mariscos
- chocolate y cacao
La dosis diaria recomendada de magnesio para mujeres es de 280 mg y 350 mg para hombres.
"Zdrowie" mensual