La artritis reactiva (anteriormente síndrome de Reiter) es una enfermedad reumática que causa muchos síntomas. Como resultado, es difícil de diagnosticar, pero aún más difícil de encontrar sus causas. Sin embargo, se ha observado que la artritis reactiva se desarrolla con mayor frecuencia después de infecciones, que incluyen sistema genitourinario (por ejemplo, clamidiosis). ¿Cuáles son las causas y los síntomas de la artritis reactiva? ¿Cómo va el tratamiento?
La artritis reactiva (ReA), también conocida como síndrome de Reiter, síndrome de Fiessinger-Leroy o artritis posinfecciosa, es una enfermedad que se clasifica como espondiloartropatías sistémicas y seronegativas, un grupo de enfermedades reumáticas asociadas con artritis asociada a espondilitis, y por tanto al mismo grupo de enfermedades, que incluyen, entre otras espondilitis anquilosante, artritis psoriásica y enfermedad de Whipple. La esencia de la artritis reactiva es la inflamación no purulenta de las articulaciones, que se asocia con una infección pasada de los sistemas digestivo, genitourinario o, con menor frecuencia, respiratorio. Además, hay síntomas de otros sistemas y órganos.
La prevalencia mundial de artritis reactiva se estima en 30-200 / 100.000.
Artritis reactiva: causas y factores de riesgo
Se desconocen las causas exactas de la artritis reactiva, pero dos factores juegan un papel importante en su desarrollo: infecciosos (bacterias) y genéticos (gen HLA B27).
Según las observaciones de los médicos, la enfermedad suele ser una complicación posterior a una infección bacteriana del aparato digestivo, genitourinario o, con menor frecuencia, del sistema respiratorio, causada con mayor frecuencia por bacterias como: Chlamydia trachomatis y pneumoniae, Ureaplasma urealyticum, Salmonella, Shigella o Campylobacter.
La presencia del antígeno HLA B27 también juega un papel importante (ocurre en 65 a 80% de los pacientes). Es una proteína que ayuda al sistema inmunológico a reconocer sus propias células y distinguir entre antígenos propios y no propios. Su presencia está asociada al riesgo de desarrollar varias enfermedades autoinmunes (aquellas en las que el organismo se ataca a sí mismo). Se cree que el riesgo de desarrollar artritis reactiva es 50 veces mayor en personas con antígeno HLA B27 presente que en personas que no lo tienen. Sin embargo, su papel como causante de la enfermedad no se comprende completamente.
A su vez, los factores de riesgo son el género (los síntomas de la artritis reactiva ocurren 15 veces más a menudo en hombres que en mujeres) y la edad (la enfermedad ocurre con mayor frecuencia en personas de 20 a 40 años).
Artritis reactiva - síntomas
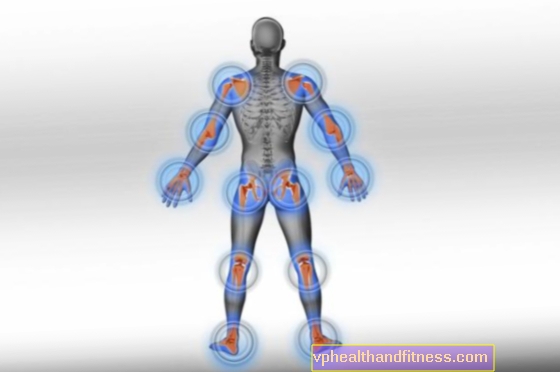
- artritis: inflamación de una articulación o de múltiples articulaciones asimétricas (generalmente articulaciones de rodilla y tobillo o muñecas y articulaciones interfalángicas de las manos): es característico el aumento del dolor en la rodilla, el tobillo o el pie o el dolor e hinchazón de los dedos (los llamados dedos en salchicha);
- entesitis: los síntomas son dolor en el talón, síntomas de tendinitis de Aquiles, síntomas de la llamada codo de tenista o codo de golfista;
- inflamación de la columna: dolor lumbar (lumbalgia), rigidez de la columna, dolor en las nalgas;
Alrededor del 15-30 por ciento. los pacientes desarrollan artritis crónica o sacroileítis recurrente y / o artritis de la columna.
- cambios inflamatorios en el órgano de la visión, con mayor frecuencia conjuntivitis (con menos frecuencia ulceración de la córnea, iritis o uveítis): aparecen ojos rojos, hinchazón conjuntival y lagrimeo;
El antígeno HLA B27 es responsable de un curso más severo y la aparición más frecuente de síntomas en la columna y el órgano de la visión.
- uretritis y / o cistitis: manifestada por dolor y ardor al orinar, orinar con secreción turbia de color blanco-amarillo;
Las mujeres pueden experimentar vaginitis o cervicitis, y los hombres pueden inflamarse con los testículos, epidídimos, vesículas seminales o la glándula prostática (generalmente después de un historial de clamidiosis).
- inflamación del intestino, que se manifiesta entre otros diarrea y dolor abdominal;
- cambios en el sistema cardiovascular: pueden aparecer en forma de miocarditis con alteración de la conducción auriculoventricular;
- cambios en las membranas mucosas y en la piel: erupciones maculopapulares y escamosas con hiperqueratosis (especialmente en la superficie plantar de los pies), acné. Cambios tróficos en las uñas. Erosiones bucales, localizadas en paladar duro, paladar blando, encías, lengua y mejillas;
Además, pueden aparecer síntomas sistémicos como fiebre, debilidad, escalofríos, etc.
Artritis reactiva - diagnóstico
Se realizan análisis de sangre, orina, heces, líquido sinovial y sinovial, estudios de imagen (radiografía de las articulaciones) y determinación del antígeno HLA-B27.
Artritis reactiva - tratamiento
Los pacientes deben limitar su actividad física (especialmente las articulaciones afectadas). Se recomienda rehabilitación. La fisioterapia y la kinesioterapia también son útiles.
El paciente recibe medicamentos antiinflamatorios no esteroides (para minimizar el dolor). En casos más graves, su médico puede ordenarle que le administre glucocorticosteroides (pero solo por un período breve). Si los síntomas de la enfermedad persisten durante más de 3 meses o los fármacos antiinflamatorios no esteroideos son ineficaces, se recomienda añadir fármacos antirreumáticos modificadores de la enfermedad (FAME), por ejemplo, sulfasalazina, metotrexato, azatioprina. La terapia con antibióticos está indicada solo en el caso de infección activa y se refiere principalmente a la infección. Clamidia.
Las lesiones cutáneas se pueden tratar tópicamente con glucocorticoides y agentes queratolíticos (ablandan el estrato córneo engrosado de la epidermis). Los cambios en la mucosa oral se resuelven espontáneamente y no requieren tratamiento.
En el caso de inflamación ocular, el tratamiento debe ser realizado por un oftalmólogo.