El primer niño de FIV tiene alrededor de 30 años. Y ella es una de los cientos de miles que fueron concebidos fuera del útero de la madre. Pero los logros espectaculares en obstetricia no terminan ahí. La infertilidad se trata de forma cada vez más eficaz, es posible la maternidad posterior y los defectos genéticos del feto se tratan sin esperar el parto.
Maternidad tardía, enfermedades que dificultan el embarazo, anomalías congénitas del feto: en la medicina moderna hay muchos problemas que mantienen despiertos a los obstetras por la noche. Cada vez más parejas casadas acuden a ellos en busca de ayuda con la que antes no podían contar. En los laboratorios de los científicos, se están realizando muchos descubrimientos prometedores que devuelven la esperanza de tener hijos propios en familias sin hijos. Esta es una oportunidad que nunca antes habían tenido.
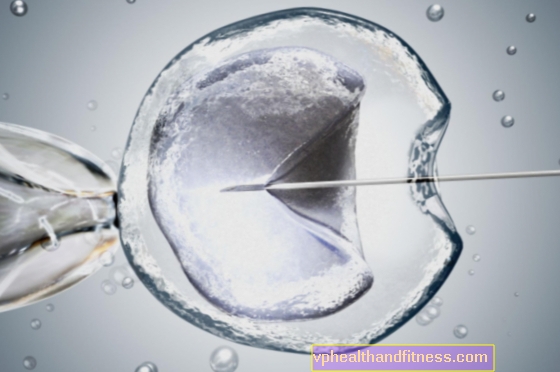
Tratamiento de la infertilidad - in vitro
Cuando nació Luiza Brown, el primer bebé probeta del mundo, en julio de 1978, marcó el comienzo de una revolución en la fertilidad. Para decenas de miles de parejas que no pueden concebir un hijo de forma natural, se han abierto las posibilidades de la inseminación artificial (el llamado método in vitro o "en vidrio").
Han pasado 30 años y el método, que comenzó en el Reino Unido Gran Bretaña, después de modificaciones menores, todavía se usa hoy. Desafortunadamente, aún con diversa felicidad, los mejores centros del mundo logran el éxito, es decir, el embarazo mediante fertilización in vitro, en el 40-50% de los casos.
Desde el nacimiento de Luisa Brown, el alcance del tratamiento de la infertilidad se ha expandido significativamente, lo que afecta a una de cada cinco parejas en edad reproductiva.En el pasado, solo una mujer con trompas de Falopio enfermas podía ser ayudada de esta manera, los métodos actuales de inseminación, inseminación artificial y los llamados La micromanipulación se utiliza en todos los tipos de infertilidad que se encuentran tanto en mujeres como en hombres.
A diferencia de la fertilización in vitro clásica, en la que los espermatozoides se agregan a un óvulo seleccionado, en la micromanipulación, un espermatozoide se introduce directamente dentro de la célula. Por lo tanto, este método permite la fertilización fuera del cuerpo de la madre cuando solo hay un espermatozoide presente en el semen.
Las técnicas de inseminación artificial no solo allanan el camino hacia la maternidad para las personas sin hijos. Gracias a ellos, se hizo posible lo que pudimos leer hace una docena de años en libros de ciencia ficción: examinar embriones en busca de defectos genéticos, crear un embrión de donante de órganos que podría salvar la vida de hermanos mayores y, finalmente, la posibilidad de tener un hijo con mujeres mayores después de la menopausia.
La tecnología de la fecundación en probeta permite a los padres posponer la decisión de convertirse en madre, gracias al almacenamiento de células reproductoras -espermatozoides y óvulos- en bancos especiales donde no envejecen como sus dueños.
Pero, ¿los médicos y científicos han ido demasiado lejos para superar las barreras biológicas y éticas? Los partidarios de la obstetricia moderna apagan la resistencia de los escépticos con un argumento: todos estos descubrimientos son una bendición para las personas que, por diversas razones, no pueden tener hijos. ¿Por qué negarles este derecho?
Tratamiento de la infertilidad: directamente del congelador
Incluso hoy en día, muchas parejas y mujeres infértiles después de cirugías oncológicas radicales pueden quedar embarazadas gracias a una congelación más segura de los óvulos. Los pacientes jóvenes con cáncer que están en tratamiento con quimioterapia o radioterapia pueden depositar sus células reproductivas en un banco apropiado con anticipación y usarlas una vez finalizado el tratamiento contra el cáncer.
Además, almacenar huevos en hibernación está cada vez más de moda entre las mujeres que quieren posponer la maternidad hasta al menos los 40 años. Entonces, las posibilidades naturales de quedar embarazada son mucho menores que a la edad de 20 o 30 años, aunque todavía es bastante probable (según se informa, la madre más anciana del mundo es una mujer española de 67 años; en la primavera de 2006 se sometió a FIV en América Latina y en diciembre de 2006). dio a luz a gemelos).
La idea de congelar huevos es simple, pero se mejora constantemente: la idea es almacenar los huevos en nitrógeno líquido para que no se destruyan. Los métodos tradicionales causan un daño considerable en el interior del huevo, haciéndolo completamente inútil después de descongelarlo y el embrión no se desarrolla. Los huevos, lamentablemente, no toleran bien… la temperatura de –196˚C (a diferencia de los espermatozoides, que son mucho más duraderos a este respecto).
Los métodos innovadores utilizados en las clínicas que tratan a parejas infértiles, donde se guardan sus embriones o células germinales individuales, brindan una mejor oportunidad de desarrollo del embarazo. Uno de estos métodos es la congelación instantánea de huevos en una cantidad muy pequeña de líquido, gracias a lo cual su interior, a diferencia de la congelación convencional, permanece resistente a los efectos de las bajas temperaturas. La técnica se llama vitrificación y aunque actualmente se considera un método experimental, se está comenzando a utilizar en una escala creciente.
Tratamiento de la infertilidad: útero artificial
Sin embargo, muchos de los nuevos experimentos en obstetricia no van más allá de los laboratorios. Junto con los intentos de usar células madre para reconstruir órganos dañados, como el corazón, el hígado y el páncreas, los científicos están desconcertados por la creación de un útero artificial. Si esto tiene éxito, será posible que las mujeres que intentan concebir un hijo sin éxito tengan la oportunidad de sobrevivir a la maternidad, incluso si el feto se desarrolla fuera de su cuerpo.
Ya en 2002, un equipo de investigadores de la Universidad de Cornell en el Reino Unido Gran Bretaña informó que, por primera vez en la historia, era posible crear un endometrio artificial. También llegaron señales similares de Japón, donde se trabajó en un útero de plástico, lleno de líquido amniótico mantenido a temperatura corporal.
Sin embargo, el desarrollo de un sustituto uterino mecánico ha suscitado controversias desde el principio, comparable a los planes de clonación humana. ¿La vida fetal que se desarrolla fuera del cuerpo de la madre, donde puede responder a los latidos del corazón, las emociones y los movimientos naturales, tendrá un efecto en el desarrollo posterior después del nacimiento? Los experimentos antes mencionados realizados en laboratorios en el Reino Unido Gran Bretaña y Japón tuvieron que ser descontinuados bajo las directrices de las CER.
Sin embargo, aunque el éxito de tales experimentos, que culminó con el nacimiento de un recién nacido sano, está muy lejos, muchos expertos ya señalan al menos algunos beneficios. Bueno, el útero artificial proporcionará descendencia no solo a una mujer sin hijos, sino que también hará que sea más fácil mantener vivo al feto cuando es imposible en condiciones naturales. Un útero artificial también puede minimizar las molestias del embarazo. Aunque este argumento hace de la maternidad el dominio de las actividades de laboratorio, todo indica que el nacimiento de un ser humano que se desarrolla en un laboratorio, fuera del organismo de la madre, es sólo cuestión de tiempo.
Tratamiento de defectos de nacimiento en el feto.
¿Habríamos creído hace varios años que los defectos de nacimiento de un feto se pueden tratar durante el embarazo, antes de que nazca el bebé? Hoy en día, varios procedimientos quirúrgicos, como operaciones de hernia espinal, eliminación de defectos cardíacos, descompresión de hidrocefalia, se realizan en fetos de varios meses sin esperar el parto. Los escáneres de ultrasonido modernos le permiten ver al feto en tres dimensiones: la imagen es tan precisa que un médico puede reconocer un paladar hendido o evaluar el flujo sanguíneo en el diminuto cerebro de un bebé que se desarrolla dentro del útero.
Incluso antes de que se desarrolle el embrión, se pueden prevenir muchos dramas. Gracias a la difusión de las técnicas de fertilización in vitro, los médicos pueden analizar el material genético de los espermatozoides y los óvulos para detectar la presencia de genes defectuosos en ellos y luego implantar en el útero solo los embriones que no tengan estos defectos. Esto asegura que el recién nacido nacerá sano. La llamada El diagnóstico preimplantacional se utiliza actualmente en algunas clínicas de tratamiento de fertilidad (aunque comenzó a utilizarse en el mundo en 1989), pero con el tiempo el número de dichos centros y el alcance de las pruebas ofrecidas sin duda aumentará. Ya en la actualidad, los genetistas pueden comprobar si los embriones no desarrollan enfermedades condicionadas genéticamente como hemofilia, fibrosis quística, fenilcetonuria, enfermedad de Huntington u otras, relacionadas con la transmisión de genes responsables de determinados cánceres (por ejemplo, cáncer de mama hereditario).
En Reino Unido En el Reino Unido, este tipo de diagnóstico previo al implante se puede utilizar para seleccionar descendientes que donarán médula ósea para hermanos mayores enfermos (Adam Nash nació en 2000, cuyo material genético en la etapa embrionaria se probó para la compatibilidad de tejidos con su hermana en espera de un trasplante que le salvó la vida). ).
Una vez más, las voces de los escépticos están agitadas: ¿estamos a punto de diseñar niños para tareas especiales? ¿Puede la selección de embriones para su uso en el tratamiento de otras personas contar con el apoyo de la ética? Los genetistas tranquilizan: no podemos negarnos a ayudar a los padres que quieran cuidar a sus hijos desde la etapa embrionaria. ¿Por qué deberían enterarse de la transmisión de genes defectuosos solo después del nacimiento de un niño? ¿Es ético?
mensual "M jak mama"