La psoriasis (psoriasis latina) no es una enfermedad infecciosa; es una enfermedad autoinmune sistémica crónica, cuyos síntomas se manifiestan principalmente en forma de lesiones cutáneas escamosas y dolencias articulares. Hay muchas formas de psoriasis y cuanto más dura, más complicaciones causa. Lea o escuche su tratamiento.
Tabla de contenido
- ¿Qué puede provocar la aparición de la psoriasis?
- Psoriasis: síntomas y diagnóstico
- Psoriasis: tipos
- Psoriasis: tratamiento
- Psoriasis: ¿Podría el estilo de vida empeorar los síntomas?
- Psoriasis: nuevos fármacos, nueva terapia
Para ver este video, habilite JavaScript y considere actualizar a un navegador web que admita video
Psoriasis (lat. soriasis) es una enfermedad de la piel cuyas causas no se conocen completamente. La psoriasis es una enfermedad crónica, no infecciosa y no maligna, con tendencia a remisión (resolución espontánea) y recaída.
Hay muchas teorías sobre el desarrollo de la psoriasis, pero ninguna de ellas está 100% confirmada por investigaciones científicas. Algunos especialistas coinciden en que se trata de una enfermedad autoinmune, lo que significa que por alguna razón desconocida el cuerpo comienza a atacar y destruir sus propios tejidos. También se cree comúnmente que la psoriasis es hereditaria. Los hijos de personas enfermas tienen problemas de piel similares a los de sus padres.
Vale la pena saberloLa psoriasis afecta del 2 al 4 por ciento de la población, otros estiman que afecta a 16 personas por cada 1000 habitantes en Europa y Estados Unidos, y es menos común en Asia y África.
Psoriasis: ¿que le ocurre a la piel de una persona con psoriasis?
En la piel que funciona normalmente, el proceso de transformación celular (desarrollo, maduración y muerte) toma de 26 a 28 días. En la psoriasis, el sistema inmunológico envía señales antes que acortan este proceso a aproximadamente 4 días. Las células nuevas maduran rápidamente y las células viejas no pueden exfoliarse. Por eso la epidermis de las personas enfermas se vuelve mucho más gruesa que la de las personas sanas. Se forma una capa de células muertas en forma de escamas duras en el cuerpo.
Lea también: PSORIASIS: qué hacer para que sea más fácil vivir con esta enfermedad de la piel. Artritis psoriásicaLa enfermedad suele aparecer entre los 10 y los 40 años, pero en los últimos años las personas incluso mayores de 70 la han desarrollado cada vez con más frecuencia.
Se asume que el llamado La psoriasis tardía puede ser causada por medicamentos, como betabloqueantes utilizados para tratar enfermedades cardíacas o preparaciones de litio para la depresión. A menudo, la primera siembra ocurre después de infecciones bacterianas o virales (por ejemplo, influenza, angina, viruela). La enfermedad también es promovida por la inflamación, por ejemplo, en los dientes, senos nasales, amígdalas.
¿Qué puede provocar la aparición de la psoriasis?
Existe una lista completa de factores que pueden ser tanto un desencadenante como causar una recaída en la psoriasis en personas que están predispuestas a ella.
- agudas: infecciones bacterianas, por ejemplo, angina estreptocócica y viral, por ejemplo, sarampión, viruela, herpes zóster, rubéola
- infecciones crónicas: sinusitis crónica, caries, cistitis recurrente, anexitis, inflamación de la vesícula biliar, amígdalas hipertróficas
- enfermedades crónicas: diabetes, gota
- medicamentos: algunos antibióticos, por ejemplo, tetraciclinas, sales de litio, betabloqueantes, esteroides, interferón, medicamentos hormonales
- estrés, tanto agudo como crónico, cualquier shock mental, alegre o triste
- Daño o irritación de la piel, por ejemplo, rascado, eliminación mecánica de escamas de erupciones psoriásicas, restregarse, tomar el sol
- tratamiento demasiado intensivo (llamado curativo)
La obesidad, el tabaquismo, el alcohol, la falta de sueño, la higiene excesiva, la ropa inadecuada (ajustada, plástica) o los cosméticos también pueden provocar la aparición de cambios en la piel.
Psoriasis: síntomas y diagnóstico
Las primeras lesiones psoriásicas se manifiestan como bultos de color marrón rojizo, ovalados o redondos, planos y claramente delimitados de la piel circundante.

Las lesiones cutáneas pueden ir acompañadas de psoriasis ungueal, pero también puede ser el único síntoma de la enfermedad.
Por lo general, se ubican con mayor frecuencia en los codos, las rodillas, el área del sacro, las nalgas, las manos y los pies, o en el cuero cabelludo. La superficie de las lesiones está cubierta con escamas en capas plateadas o gris plateado, formadas como resultado de la queratinización de focos de enfermedad; esta es una placa psoriásica. Inicialmente, los cambios no son grandes, de unos pocos milímetros a 2 centímetros, pero con el tiempo aumentan a varios centímetros. Al diagnosticar la psoriasis, el médico también presta atención al comportamiento específico de las lesiones cutáneas:
- síntoma de una vela de estearina: después de rascar las escamas, la superficie de la lesión se vuelve brillante, como si estuviera cubierta con estearina
- Síntoma de Auspitz: en la superficie de una gota de sangre, como resultado del daño a los vasos de las papilas cutáneas.
- Síntoma de Koebner: es característico de la psoriasis activa, pero no ocurre en remisión y consiste en el hecho de que incluso un daño leve en la epidermis, por ejemplo, un rasguño, hace que aparezcan lesiones psoriásicas en el área dañada después de aproximadamente 8-14 días; Cabe recordar que el síntoma de Koebner también ocurre en liquen plano y molusco contagioso entre otros
- Síntoma de Nikolski: es característico de la psoriasis pustulosa, consiste en arrastrar la epidermis como resultado de frotar la piel.
En 20 a 50 por ciento. de los casos, la enfermedad afecta las uñas. Luego, los médicos hablan sobre el síntoma del dedal, que consiste en la presencia de pequeñas depresiones en forma de alfiler, a veces poco visibles, en la placa. Las uñas se vuelven quebradizas, deslaminadas y amarillentas. Los cambios pueden aparecer tanto en las uñas de las manos como en las de los pies.
Psoriasis de las articulaciones (lat. psoriasis artropatica) puede aparecer en aproximadamente el 5-20 por ciento de los pacientes aproximadamente 10 años después del inicio de las lesiones cutáneas.
La psoriasis articular suele aparecer junto con la psoriasis ungueal y la psoriasis húmeda. También es posible padecer psoriasis pustulosa; luego, en la piel, aparecen primero focos de psoriasis ordinaria y luego aparecen pústulas en el sustrato inflamatorio eritematoso. El paciente está atormentado por la temperatura superior a 38 ° C, escalofríos, dolor en las articulaciones y ardor en la piel. Esta forma de psoriasis se hace sentir después del estrés, desafortunadamente incluso el positivo, o una infección aguda.
Importante¿Puedes contagiarte de psoriasis?
No. No se puede contraer la psoriasis dando la mano, usando los mismos cubiertos o incluso durmiendo en la misma cama. Vale la pena conocerlo, para no tener miedo a la infección y no estresar a los pacientes haciéndoles preguntas desagradables o sin darles la mano ostentosamente.
La psoriasis no se puede contraer
Fuente: youtube.com/Unia de asociaciones de pacientes con psoriasis
Psoriasis: tipos
Debido a la variedad de síntomas y al diferente curso, los especialistas dividen la psoriasis en muchos tipos. Pertenecen a ellos:
- psoriasis común (lat.psoriasis vulgar) - también conocida como psoriasis vulgar, es la más común, representa alrededor del 80-90 por ciento de todos los casos de psoriasis; las lesiones son placa, rojas en la base, cubiertas de escamas plateadas
- psoriasis a largo plazo (lat.psoriasis inveterata) - La característica de este tipo de psoriasis es la presencia simétrica de focos inactivos de epidermis engrosada, cubiertos con una capa sólida de escamas fijadas en el sustrato, en esta forma de psoriasis, el síntoma de Koebner no ocurre
- psoriasis inversa (lat.psoriasis inversa) - las lesiones son de color rojo brillante, lisas, no cubiertas de escamas, están ubicadas en los pliegues de la piel, axilas, ingle, alrededor del busto, alrededor de los genitales y las nalgas
- psoriasis papilar (lat.psoriasis verrucosa) - las lesiones toman la forma de nódulos desiguales que se asemejan a verrugas, principalmente localizados en las piernas
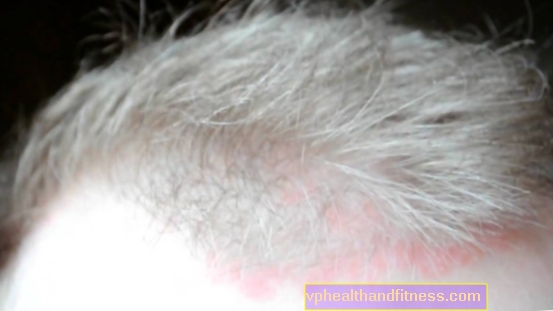
- psoriasis del cuero cabelludo (lat.psoriasis capitis) - los cambios en el cuero cabelludo pueden ser la única manifestación de la enfermedad o acompañar a cambios en otras partes del cuerpo, descamación de la piel y erupciones de varios tamaños, acompañadas de picazón
- psoriasis exudativa (lat.psoriasis exudativa) - las lesiones supurantes se encuentran en los pliegues de la piel, las axilas, la ingle, el área de los senos, el área genital y las nalgas
- psoriasis sucia (lat.psoriasis rupioides) - es una forma antigua de psoriasis exudativa, las lesiones toman la forma de costras húmedas y surcos
- psoriasis guttata (lat.psoriasis guttata) - de lo contrario, psoriasis papular, las lesiones en el tronco, las extremidades y la parte superior de la cabeza tienen forma de punta, forma de gota
- psoriasis en placas (lat.psoriasis en placas grandes) - las lesiones son similares a la psoriasis vulgar, pero son mucho más grandes y tienden a mezclarse
- psoriasis articular (lat.psoriasis artropatica) - también conocida como artritis psoriásica, puede ser de tipo distal, reumatoide o deformante; La artritis suele aparecer unos 10 años después del inicio de los síntomas cutáneos de la psoriasis.
- psoriasis pustulosa (lat.psoriasis pustulosa) - como psoriasis de manos y pies (lat.psoriasis pustulosa palmoplataris), psoriasis generalizada de von Zumbush (latín.psoriasis pustulosa generalisata von Zumbush) y comoacrodermatosis continua Hallopeau - las lesiones son pústulas purulentas pero no infecciosas, generalmente aparecen en ancianos, rara vez en niños y mujeres embarazadas, las lesiones se localizan con mayor frecuencia en las manos y los pies, pero también se conoce una forma generalizada
- pustulosis de manos y pies (lat.pustulosis palmoplantaris) - tratado durante años como una forma de psoriasis pustulosa, ahora una entidad de enfermedad separada asociada con la coexistencia de psoriasis
- psoriasis generalizada, psoriasis eritrodérmica (lat.eritrodermia psoriásica) - las lesiones psoriásicas cubren la mayor parte de la superficie corporal, se acompañan de hinchazón, dolor y picazón y pueden ser muy graves
Psoriasis: tratamiento
La psoriasis inicialmente se trata solo externamente. Cuando el uso de ungüentos e irradiación no da los resultados esperados, también se administran medicamentos orales. La terapia comienza con la eliminación (pero no mecánica) de la escala. Para ello, la piel se lubrica con preparaciones queratólicas con ácido salicílico. Ungüentos: los derivados de cygnoline, alquitrán y vitamina D se aplican a la piel limpia.
A veces se utilizan ungüentos de esteroides e inmunosupresores que actúan sobre el sistema inmunológico (por ejemplo, ciclosporina) o derivados de la vitamina A (los llamados retinoides).
La fotoquimioterapia, es decir, la irradiación cutánea con PUVA, también es eficaz. Antes de la irradiación UVA, se toman preparaciones fotosensibilizantes. Se necesitan aproximadamente 20 tratamientos 2-3 veces a la semana para lograr un efecto curativo.
Psoriasis: ¿Podría el estilo de vida empeorar los síntomas?
El estrés y las emociones negativas pueden agravar los síntomas de la psoriasis. La dieta también es importante porque algunos alimentos agravan dolencias desagradables. Muy a menudo, el curso de la enfermedad y los períodos en los que permanece latente dependen del paciente.
Psoriasis: nuevos fármacos, nueva terapia
Tratar la psoriasis no es fácil. De vez en cuando aparecen nuevos medicamentos, pero esta enfermedad de la piel es incurable. En la UE se encuentra disponible un nuevo principio activo, una molécula llamada efalizumab. Por ahora, el medicamento se usa en adultos con psoriasis en placas moderada, grave o crónica, que es un tipo de psoriasis que causa manchas rojas y escamosas en la piel. Se recomienda para personas que no responden o son intolerantes a otros tratamientos. El fármaco se administra por vía subcutánea durante 12 semanas. Después del entrenamiento, los pacientes pueden inyectarse ellos mismos, lo que simplifica el tratamiento. Efalizumab es una proteína que puede reconocer antígenos en la superficie de las células y previene la inflamación de la piel y, por lo tanto, también la psoriasis.
Vale la pena saberloLos pacientes solicitan acceso a una nueva terapia que pueden llevarse a casa
Actualmente, los pacientes con psoriasis tienen acceso a tratamientos tópicos y medicamentos biológicos. Desafortunadamente, el primer grupo de medicamentos a menudo no produce los resultados deseados. Los medicamentos biológicos son efectivos, pero para que los pacientes los reciban, deben ir regularmente al hospital. Esto les complica la vida. Es por eso que los pacientes con psoriasis están solicitando al ministerio acceso a un nuevo ingrediente activo llamado apremilast, que cierra la brecha terapéutica entre los medicamentos clásicos modificadores de la enfermedad y la terapia biológica. Como explica Dagmara Samselska, paciente con psoriasis y presidenta de la Unión de Asociaciones de Pacientes con Psoriasis y Psoriasis, los pacientes pueden tomar este medicamento por su cuenta en casa, porque está en forma de tableta que se toma dos veces al día, por la mañana y por la noche. Esto mejora significativamente la calidad de vida de los pacientes. Los médicos también firman la apelación, incluido el profesor Brygida Kwiatkowska del Instituto Nacional de Geriatría y Reumatología.
La psoriasis es una enfermedad que depende de la dieta. Debes eliminar algunas verduras y carnes grasas de tu dieta diaria.
Fuente: lifestyle.newseria.pl
Hazlo necesariamentePsoriasis: 15 consejos importantes para los pacientes
- Al utilizar un estilo de vida apropiado y tratamientos de cuidado, puede reducir los síntomas de la enfermedad y reducir la frecuencia de sus recaídas.
- Modifique su dieta para que contenga muchos ácidos grasos insaturados omega-3 y vitamina D (coma, por ejemplo, pescados y mariscos, aceites). También se recomiendan cítricos, uvas negras, perejil, lechuga, zanahorias y ajo. Consume aceite de hígado de bacalao y aceite de onagra.
- Evite los embutidos, cerdo, despojos, chocolate, café, cacao, miel, legumbres (por ejemplo, frijoles, guisantes, lentejas), manzanas crudas, grosellas negras, especias picantes (principalmente vinagre).
- Deja el alcohol y los cigarrillos.
- Protege la piel de cortes, abrasiones e irritaciones. ¡No raye los cambios!
- Hidratar la piel con la mayor frecuencia posible (con vaselina, aceites, lociones corporales). Aplicar la loción inmediatamente después del baño, cuando la piel aún esté húmeda.
- Cuando los síntomas de la enfermedad no sean graves, use preparaciones de urea.
- En lugar de un baño, báñese para evitar resecar su piel. Use preparaciones del Mar Muerto porque alivian las irritaciones de la piel.
- No use esponjas.
- En lugar del jabón clásico, use líquidos de lavado especiales suaves. Además, evite las preparaciones aromatizadas y coloreadas artificialmente.
- Prueba la meditación para calmarte.
- Tomar el sol con sensatez puede ayudar con esta condición, pero use el sol con moderación.
- No recaliente ni enfríe su cuerpo.
- Si tiene psoriasis en el cuero cabelludo, enjuague el cabello con una infusión de salvia y romero (30 g de hierbas vierten 0,5 l de agua hirviendo, cuele después de un cuarto de hora).
- No use cosméticos a base de alcohol, aplique el perfume en la ropa, no en la piel.
- Evite usar lana pura o escasa o lino crudo en su cuerpo desnudo. Frotar la piel promueve el crecimiento de escamas.

Leer más artículos de este autor