Fibrilación ventricular (FV) del latín. fibrillatio ventriculorum es un trastorno del ritmo cardíaco potencialmente mortal. Se caracteriza por la aparición de latidos desordenados y descoordinados en las células del músculo cardíaco: los cardiomiocitos. ¿Cuáles son las causas y los síntomas de la fibrilación ventricular? ¿Cómo va el tratamiento?
Fibrilación ventricular (FV) del latín. fibrillatio ventriculorum es una alteración potencialmente mortal del ritmo cardíaco que se caracteriza por latidos desordenados y descoordinados en las células del músculo cardíaco, los cardiomiocitos. Esto da como resultado una frecuencia muy alta de contracciones cardíacas, que lamentablemente no son efectivas. Por lo tanto, se altera la función principal del corazón: bombear sangre a los vasos sanguíneos y su circulación en nuestro cuerpo. La FV puede ocurrir, por ejemplo, secundaria a un infarto de miocardio o estar relacionada con una descarga eléctrica. Si no se trata, la FV conduce a la muerte.
¿Cómo se diagnostica?
La principal herramienta de diagnóstico para FV y otras arritmias es la electrocardiografía (EKG). En este estudio, la fibrilación ventricular se caracteriza por una onda de parpadeo entre 300 y 800 / min. Esta onda tiene la forma de una sinusoide con forma irregular y amplitud variable.
Trabajo normal del corazón - fisiología
Para comprender las causas de la fibrilación ventricular, necesita saber un poco más sobre cómo funciona nuestro corazón. Las contracciones del corazón son causadas por la contracción de células individuales del músculo estriado, que a su vez son estimuladas por el sistema conductor de estímulos del corazón.
Este sistema juega un papel importante en estimular el funcionamiento del corazón. Consiste en células especializadas del corazón, que tienen la capacidad de generar impulsos eléctricos espontáneamente y también de distribuirlos más, lo que resulta en la contracción de las células del músculo cardíaco.
El centro superior (primario) en este caso es el nódulo sinoauricular, que produce aproximadamente 72 pulsos de este tipo por minuto en promedio. Este número corresponde al número de contracciones cardíacas en un ser humano adulto estadístico, que puede observarse, por ejemplo, en forma de pulso medido en la arteria radial o femoral.
El nodo auriculoventricular es el centro inferior (secundario), que también tiene la capacidad de generar potenciales. Genera pulsos de frecuencia más baja, alrededor de 50 latidos por minuto. Las fibras de Purkinje son otras estructuras con esta capacidad.
El último centro que puede estimular la contracción del corazón, en caso de fallo de los centros superiores, son los cardiomiocitos, es decir, las células del músculo cardíaco. En este caso, la frecuencia cardíaca será la más baja y puede rondar los 30 latidos por minuto.
En resumen, durante el trabajo fisiológico del corazón, los impulsos eléctricos van desde el lugar de origen, a lo largo de fibras específicas del sistema estimulante, hasta las células del músculo cardíaco.
La ubicación del nódulo sinoauricular en la pared de la aurícula derecha hace que las aurículas se contraigan primero, forzando la entrada de sangre a los ventrículos. En la siguiente etapa, los ventrículos se contraen y la sangre se bombea a los vasos y viaja por todo el cuerpo. Si esta fisiología se altera en cualquier etapa de la formación o conducción de los impulsos, podemos diagnosticar arritmias cardíacas.
Fibrilación ventricular: fisiopatología. ¿Cómo surge la fibrilación ventricular?
El ritmo sinusal es el ritmo del corazón que funciona normalmente. Los potenciales emergentes viajan a lo largo de las vías del sistema de conducción estimulante desde el sitio de origen, es decir, desde el nódulo sinoauricular, a través de las células de las aurículas, el nódulo auriculoventricular, fibras de Purkinje, hasta las células del músculo cardíaco, que construyen las cámaras del corazón y provocan su contracción. . Luego, los potenciales se silencian y las células están listas para recibir la siguiente estimulación.
Durante la fibrilación ventricular, se interrumpe la conducción y circulación del impulso en el corazón. La excitación que se propaga golpea las células que se acaban de activar y pueden recibir el siguiente impulso y transmitirlo.
Se trata del llamado fenómeno de reentrada, el fenómeno de la onda de retroceso. Los impulsos circulan por los tejidos estimulados en forma de ondas de muy alta frecuencia, imposibilitando así coordinar la contracción del corazón. El corazón comienza a contraerse muy rápidamente, pero de manera caótica, debido al corto período de diástole, la sangre no ingresa a los ventrículos en cantidad suficiente y, por lo tanto, solo una pequeña cantidad se bombea a la aorta. Cuando hay gasto cardíaco cero, se llama paro cardíaco. Como resultado, la sangre no se puede distribuir por todo el cuerpo: se produce hipoxia y, como resultado, necrosis de los tejidos hipóxicos.
Lea también: Sobrevivió a un infarto, pero murió porque no recibió tratamiento. Causas de alta mortalidad ... ¿Cuándo se puede llamar a una ambulancia? ¿Cómo llamar eficazmente a un médico? Muerte cardíaca súbita - causasFibrilación ventricular, causas
Una de las principales causas de la fibrilación ventricular es una enfermedad crónica muy común (que ahora se sabe que es una epidemia), es decir, la cardiopatía isquémica. Si no se trata, puede provocar un ataque cardíaco. Los vasos coronarios cerrados no suministran las células de oxígeno necesarias para la vida, los cardiomiocitos mueren y, por lo tanto, se daña toda la estructura del corazón, tanto muscular como relacionada con el sistema conductor de estímulos. Esta patología aumenta significativamente la posibilidad de arritmias, incluida la fibrilación ventricular.
Vale la pena señalar que la gran mayoría de los pacientes que experimentaron fibrilación ventricular habían luchado previamente con enfermedades cardíacas (infarto de miocardio anterior, valvulopatía grave). Un historial de infarto de miocardio o fibrilación ventricular aumenta significativamente el riesgo de un episodio repetido de esta arritmia.
Otros factores que conviene mencionar serían:
- todo tipo de miocardiopatías, incluidas las secundarias a otros trastornos cardíacos
- defectos cardíacos congénitos, que causan su estructura anormal (también en términos del sistema conductor de estímulos)
- Síndrome de Brugada: una enfermedad rara, determinada genéticamente, asociada con una estructura anormal de los canales iónicos, cuyos primeros síntomas pueden aparecer solo en la edad adulta y conducir inmediatamente a la muerte.
- síndrome de QT largo: para explicar brevemente este nombre enigmático, el intervalo QT es un fragmento del registro del ECG, que permite la evaluación de la despolarización y repolarización de los músculos ventriculares. Cuando su valor es demasiado alto (el tiempo de intervalo medido en milisegundos es demasiado), podemos esperar la predisposición del paciente a desarrollar arritmias cardíacas peligrosas.
- desordenes metabólicos
- trastornos hormonales
- alteraciones electrolíticas, especialmente potasio (hipopotasemia) y magnesio (hipomagnesemia)
- la acción de algunos fármacos (incluyendo amiodarona, algunos antibióticos como claritromicina, eritromicina, trimetoprim, antidepresivos: amitriptilina, escitalopram o antipsicóticos como haloperidol, quetiapina). Su capacidad para inducir fibrilación ventricular en caso de sobredosis se asocia con efectos sobre los canales de potasio cardíacos y la prolongación del intervalo QT.
- drogas como cocaína o metanfetamina
También podemos distinguir la taquicardia ventricular idiopática, es decir, la taquicardia, cuyo mecanismo no podemos explicar.
La FV puede ser el resultado de otra arritmia preexistente conocida como aleteo ventricular. Es una condición en la que la frecuencia cardíaca está en el rango de 200-300 / min. La razón de esto es que los impulsos eléctricos se generan en los ventrículos del corazón en lugar de en el nódulo sinoauricular.
Fibrilación ventricular: síntomas
Los síntomas de la fibrilación ventricular incluyen:
- desmayos repentinos, que también pueden ocurrir en situaciones no precedidas por ejercicio
- mareo
- un sentimiento de corazón acelerado
Los síntomas, especialmente al principio, pueden ser muy inespecíficos y la fibrilación ventricular en sí misma puede, en raras ocasiones, resolverse por sí sola. Por eso es tan importante no ignorar los síntomas inquietantes y acudir al médico lo antes posible para comenzar a diagnosticar las posibles causas de malestar.
En una etapa posterior, los síntomas de la fibrilación ventricular son síntomas de un paro cardíaco repentino.En este caso, la persona pierde el conocimiento: no responde a la voz o al tacto, tiembla, no respira o su respiración es anormal (agonizante) y no podemos sentir el pulso en las arterias grandes.
Fibrilación ventricular: ¿cómo la tratamos?
El tratamiento básico de la FV en la primera etapa de la atención pre-médica es el mismo que para el tratamiento de otras causas de PCS (paro cardíaco repentino). El estándar es realizar reanimación cardiopulmonar inmediata, es decir, un conjunto de actividades que se realizan con destreza, aumentando significativamente las posibilidades de supervivencia. Por esta razón, es tan importante difundir la capacidad de seguir los principios básicos de los primeros auxilios en la sociedad. Cada vez más, varios tipos de instituciones organizan cursos de formación en primeros auxilios, y las escuelas enriquecen su programa con tales actividades para que incluso los ciudadanos más jóvenes puedan ayudar en una situación que amenaza la vida.
Al realizar la reanimación, se deben seguir las directrices internacionales establecidas por el Consejo Europeo de Reanimación (ERC). Las últimas directrices son de 2015. Estas acciones, cuando se realizan correctamente, permiten el mantenimiento de la ventilación y la frecuencia cardíaca mientras se espera la llegada de personal médico calificado.
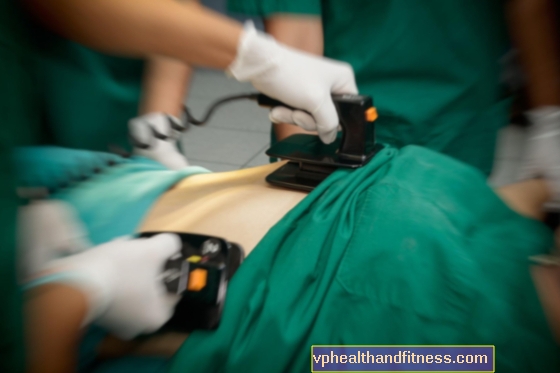
Gracias a esto, es posible suministrar continuamente oxígeno a órganos clave como el cerebro, el corazón y los riñones. A su llegada, el Equipo de Rescate Médico decide un tratamiento adicional: desfibrilación y administración de medicamentos (adrenalina, amiodarona) Durante la desfibrilación, se produce una fuerte descarga eléctrica que provoca que todas las células del músculo cardíaco se estimulen simultáneamente. De esta forma, los estímulos vuelven a empezar a moverse correctamente por sus trayectorias designadas. Esta es la única forma de restaurar su frecuencia cardíaca a la normalidad. Cuanto antes se administre la desfibrilación, mayores serán las posibilidades de supervivencia.
Las posibilidades de supervivencia durante un paro cardíaco también aumentan significativamente gracias a los AED (Desfibriladores Externos Automáticos) que aparecen en los espacios públicos. Estos dispositivos pueden comprenderlos fácilmente mediante comandos verbales y visuales para guiar a todos a través del procedimiento seguro de desfibrilación.
Estos dispositivos ahora se pueden encontrar tanto en estaciones como en centros comerciales, cines, teatros, en lugares donde la probabilidad de paro cardíaco es mayor debido a la gran cantidad de personas. Las cámaras están diseñadas para ser utilizadas por cualquier persona que sea testigo de tal evento.
En una etapa posterior del tratamiento, además de la farmacoterapia, es posible implantar un desfibrilador automático y, sobre todo, se inicia el tratamiento de la enfermedad de base.