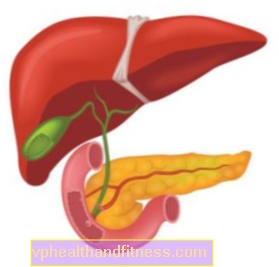
El hígado es un órgano fundamental para el buen funcionamiento del organismo. Hay muchos factores que contribuyen a su daño. Este proceso se puede inhibir e incluso revertir, siempre que se implemente el tratamiento adecuado de manera oportuna, permitiendo que el hígado se regenere rápidamente.
El hígado es el órgano más grande dentro de nuestro cuerpo1 y tiene muchas funciones clave: elimina las sustancias nocivas de la sangre y también produce enzimas y bilis que ayudan a digerir los alimentos y asimilar las sustancias esenciales.2
El hígado se distingue de otros órganos por el hecho de que muestra una gran capacidad regenerativa. Sin embargo, es lento. Además, existe una larga lista de factores dañinos para sus células, es decir, los hepatocitos. Incluye, entre otros alcohol, virus, ciertos medicamentos.
El sobrepeso y la obesidad diagnosticados cada vez con mayor frecuencia también tienen un impacto negativo en el funcionamiento del hígado.3 A medida que aumenta la incidencia de obesidad, también aumenta la incidencia de EHGNA, es decir, enfermedad del hígado graso no alcohólico, que actualmente es una de las enfermedades hepáticas más comunes en el mundo.4
¿Qué son las enfermedades del hígado?
Enfermedad del hígado graso no alcohólico (NAFLD)
La enfermedad del hígado graso no alcohólico (EHGNA) es una acumulación excesiva de grasa (principalmente triglicéridos) en los hepatocitos3. El hígado no está completamente adaptado a la función de almacenamiento de grasa. Si los ácidos grasos no se oxidan y se utilizan como fuente de energía, se acumulan en los hepatocitos en forma de triacilgliceroles.3 Este proceso conduce al desarrollo de hígado graso.
La enfermedad se asocia en gran medida con la epidemia de obesidad (la obesidad central es de particular importancia), la diabetes tipo II y el síndrome metabólico3,4. La mayoría de las personas con EHGNA son obesas, pero las personas delgadas también pueden padecer la enfermedad.4 Las personas que padecen hiperlipidemia, hipertensión e hiperglucemia también padecen la enfermedad.
Si la NAFLD no se trata, puede causar inflamación. Estos, a su vez, pueden conducir al desarrollo de una forma grave de la enfermedad llamada esteatohepatitis no alcohólica (NASH), cirrosis e incluso carcinoma hepatocelular.
El tratamiento de la NAFLD consiste principalmente en cambiar el estilo de vida: aumentar la actividad física y seguir una dieta adecuada. Un elemento muy importante del tratamiento NALFD es la reducción del exceso de peso corporal. Sin embargo, la pérdida de peso no debe ser rápida, ya que las dietas en ayunas y la inanición crónica pueden agravar el tejido graso.5 Debe renunciar a los dulces y otros bocadillos ricos en calorías. Tampoco se recomiendan las grasas animales (por ejemplo, mantequilla, manteca de cerdo, leche desnatada y productos lácteos). Se recomiendan en la dieta grasas vegetales (por ejemplo, aceite de colza, aceite de oliva y margarinas blandas de buena calidad).
La dieta debe incluir carbohidratos con un índice glucémico bajo, ya que te permiten sentirte saturado por más tiempo y no dañarán el hígado. Productos con IG alto, como pan de trigo, pasta blanca, arroz blanco y algunos tubérculos cocidos como zanahorias, remolachas y frutas seleccionadas como peras, uvas, plátanos, etc. Se recomienda comer verduras y frutas crudas debido a la alta el contenido de fibra, que tiene un efecto beneficioso sobre el funcionamiento de los intestinos, suprime el apetito y reduce el contenido calórico de la dieta.5 Deben evitarse los alimentos fritos. Los métodos permitidos para la preparación de alimentos son: cocer al vapor, hornear en el horno, hervir en agua, guisar.
Bueno saber: dieta para enfermedades del hígado
La nutrición es un elemento muy importante en el tratamiento de las enfermedades hepáticas. Por supuesto, la dieta debe adaptarse a las necesidades del organismo del paciente, modificándose según el estado del paciente y la eficiencia hepática. Sin embargo, siempre es una variación de una dieta de fácil digestión con poca grasa. Este modelo de nutrición es el más utilizado por pacientes con enfermedad hepática.

Enfermedad hepática alcohólica
El hígado graso también puede ser causado por el consumo crónico y excesivo de alcohol, que puede conducir al desarrollo de una enfermedad hepática alcohólica. Este término se utiliza para describir las diferentes etapas de la ALD: hígado graso, hepatitis alcohólica y fibrosis y cirrosis.
El hígado es un órgano particularmente expuesto a los efectos tóxicos del alcohol etílico y sus metabolitos. Es aquí donde se producen las principales transformaciones del alcohol.6 Hasta en un 90% de los bebedores empedernidos, el hígado reacciona a la ingesta excesiva de alcohol con esteatosis, en un 40% con inflamación, en un 15-30% con hígado graso y finalmente con cirrosis6.
La enfermedad del hígado graso alcohólico es en gran parte reversible y se resuelve cuando deja de beber.6 No hacerlo puede conducir a más etapas de daño hepático.
Hepatitis viral
La hepatitis viral se asocia con mayor frecuencia con la infección por VHA, VHB, VHC, VHD y VHE.7 La infección por VHA se produce por vía fecal-oral (alimentos contaminados, agua potable). Por otro lado, los virus VHB, VHC y VHD se transmiten por vía parenteral, principalmente como resultado de la violación de la continuidad del tejido por equipos médicos y no médicos infectados (por ejemplo, exposición ocupacional) o mal esterilizados (agujas de tatuaje, perforaciones), a través de transfusiones de hemoderivados y trasplantes de órganos de donantes infectados, ruta vertical de madre a hijo 7
El tratamiento de la hepatitis viral y su efectividad dependen principalmente de la etapa de la enfermedad, las enfermedades concomitantes y la salud general del paciente. La base es el reposo (acostado), una adecuada nutrición (2000 kcal / día, dieta de fácil digestión) e hidratación. Está absolutamente contraindicado consumir alcohol y fármacos hepatotóxicos durante la enfermedad.
En el caso de las infecciones de tipo C, se utilizan fármacos para combatir el virus. Hasta hace poco, era un interferón cuya eficacia era del 40%. Actualmente, se utiliza una nueva terapia sin interferón, llamada 3D para abreviar, cuya efectividad es casi del 100%. Vale la pena saber que puede protegerse contra la infección por hepatitis A y B mediante el uso de una vacuna. Todavía estamos esperando esa protección contra el virus que causa la hepatitis C.
Hepatitis autoinmune
La hepatitis autoinmune (HAI) es una enfermedad autoinmune. Por razones desconocidas, el sistema inmunológico ataca las células del hígado y las daña. Como consecuencia, se puede desarrollar hepatitis aguda o crónica8. La HAI es una enfermedad rara con una frecuencia de 0,1 a 1,9 casos / 100.000 pacientes. Las mujeres se enferman cuatro veces más a menudo que los hombres. La enfermedad ocurre a cualquier edad, pero afecta con mayor frecuencia a personas en el período de la pubertad y entre los 40 y 60 años de edad8.
En el tratamiento, se usan corticosteroides (prednisona) y luego se agregan otros medicamentos con un fuerte efecto inmunosupresor .
Lesión hepática inducida por fármacos
Se han identificado más de 1.000 sustancias diferentes, incluidos medicamentos, que pueden contribuir al daño hepático. Los medicamentos que causan daño hepático con mayor frecuencia son los antibióticos, incluidos los medicamentos contra la tuberculosis, los antidepresivos, los anticonvulsivos, los medicamentos antiinflamatorios no esteroides y la azatioprina.7 El tratamiento de la lesión hepática inducida por medicamentos comienza con la finalización inmediata del tratamiento con medicamentos que causan daño hepático.7 Si se desarrolla insuficiencia hepática aguda, hígado, es posible que necesite un trasplante de hígado.
Cirrosis
La cirrosis del hígado es una enfermedad crónica del hígado que causa insuficiencia hepática1. Las causas más comunes de cirrosis son los virus de la hepatitis y el alcohol. La lista de factores que pueden conducir a la cirrosis también incluye algunos medicamentos, toxinas, trastornos metabólicos (trastornos del metabolismo de las grasas, almacenamiento de hierro y cobre, etc.), enfermedades de los conductos biliares, enfermedades de las venas hepáticas y vasos de la vena porta.
El objetivo principal del tratamiento es detener la progresión de la enfermedad, prevenir y tratar las complicaciones (como hipertensión portal, ascitis) y el tratamiento (si es posible). El tratamiento sintomático incluye principalmente restricciones dietéticas, corrección de deficiencias de proteínas, disminución farmacológica de la hipertensión portal.
Tumores de hígado
Los tumores hepáticos pueden ser benignos o malignos. Por lo general, un tumor benigno es un angioma1. Los tumores malignos pueden ser primarios o metastásicos. Los tumores de hígado primarios incluyen carcinoma hepatocelular.1 Los tumores de otros tejidos también pueden hacer metástasis en el hígado.1 Los factores de riesgo para desarrollar cáncer de hígado incluyen infección por hepatitis B (VHB) o C (VHC), consumo excesivo de alcohol, cirrosis, obesidad y diabetes.
Las opciones de tratamiento para pacientes con cáncer de hígado incluyen: escisión quirúrgica (en algunas situaciones, escisión de todo el órgano y trasplante de hígado), ablación y embolización de lesiones, terapia dirigida, radioterapia y quimioterapia. Los métodos enumerados pueden usarse individualmente o en combinación.
Enfermedades del hígado determinadas genéticamente
- Enfermedad de Wilson: como resultado de una mutación genética, se altera la excreción de cobre del cuerpo, lo que provoca su acumulación en varios órganos (principalmente en el hígado, cerebro, córneas y riñones), causando su daño1,9.
- hemocromatosis hereditaria: es una enfermedad genética, cuya esencia es la acumulación excesiva de hierro en el cuerpo, que causa daños en varios tejidos. Las complicaciones más comunes de la malabsorción de hierro incluyen cirrosis hepática, diabetes mellitus, decoloración de la piel, artropatía y cardiomiopatía1
- Síndrome de Gilbert: una enfermedad genética, cuya esencia es la acumulación excesiva de bilirrubina en la sangre (un pigmento amarillo formado a partir del hemo, un componente de la hemoglobina). La enfermedad se caracteriza por episodios recurrentes de ictericia (coloración amarillenta de la piel y el blanco de los ojos) 1
- Síndrome de Crigler-Najjar: es una enfermedad genética causada por una deficiencia total o relativa de glucuronil transferasa en las células del hígado, una enzima que permite eliminar la bilirrubina del cuerpo. Como resultado, la enfermedad provoca un aumento de los niveles de bilirrubina en sangre y, en consecuencia, ictericia1.
- Síndrome de Dubin-Johnson: es una enfermedad hereditaria con ictericia leve y leve. Es causada por la obstrucción de la excreción de bilirrubina de los hepatocitos debido a la disfunción de la familia de proteínas ABC (casete de unión a ATP) .1 Por razones obvias, no existe un tratamiento causal de las enfermedades genéticas. Solo puede detener el desarrollo de la enfermedad. Por ejemplo, en la enfermedad de Wilson, se utilizan fármacos para reducir la absorción de cobre del tracto gastrointestinal.
El espectro de síntomas de las enfermedades hepáticas es muy amplio, desde estados asintomáticos hasta varios síntomas generales. Los más comunes son malestar, dolor abdominal en el lado derecho, debajo de las costillas (donde está el hígado). El agrandamiento del hígado es palpable.7 También pueden aparecer síntomas como fiebre baja, fatiga fácil, náuseas, vómitos, pérdida de apetito, pérdida de peso, heces pálidas y oscurecimiento de la orina. También pueden presentarse manifestaciones cutáneas: prurito, ictericia y arañas vasculares (hemangiomas estrellados).
Bibliografía:
- Damjanov I., Enfermedades del hígado y las vías biliares, Patofisiología, Elsevier Urban & Partner Wydawnictwo, Wrocław 2010, publ. 1, págs.273-278
- Instituto Nacional del Cáncer de Estados Unidos, Sociedad Polaca de Oncología Clínica y Fundación Tam i z Powrotem, "Lo que vale la pena ver. Cáncer de hígado", Editorial: PRIMOPRO, Varsovia 2015
- Habior A., Enfermedad del hígado graso no alcohólico y obesidad, "Postępy Nauk Medycznych" 2013, No. 5B, págs. 31-37
- Banaszczak M., Stachowska E., La patogenia de NAFLD a la luz de los últimos resultados de la investigación, "Postępy Biochemii" 2017, No. 63 (3), págs. 190-197 5
- "PLAN DIETÉTICO PARA LA SALUD" - campaña educativa del Hospital Universitario de Cracovia
- Cichoż-Lach H., Grzyb M., Celiński K., Słomka M., Abuso de alcohol y enfermedad hepática alcohólica, "Alkoholizm i Naromania" 2008, vol. 21, no. 1, págs. 55-62
- Hartleb M., Simon K., Lipiński M., Drobnik J., Woroń J., Rydzewska G., Mastalerz-Migas A., Recomendaciones para el manejo de pacientes con disfunción hepática y colelitiasis para médicos de atención primaria, "Doctor POZ" 2007, núm. 4, págs. 225-247
- Gierach M., Skowrońska A., Gierach J., Rosiński K., Junik R., Autoinmune hepatitis - a case report, "Medzczna Rodzinna" 2013, No. 3, págs. 116-119
- Litwin T., Witryska A., Enfermedad de Wilson: cuadro clínico, diagnóstico y tratamiento, "Postępy Nauk Medycznych" 2012, vol. XXV, no. 1, págs. 34-45
* Essentiale Forte, 300 mg, cápsulas 1 cápsula contiene: 300 mg (Phospholipidum essentiale) fosfolípidos de semillas de soja que contienen (3-sn-fosfatidil) colina. Excipientes con efecto conocido: aceite de soja, etanol. Indicaciones de uso: Essentiale Forte es un medicamento a base de plantas que se utiliza en enfermedades hepáticas. Reduce dolencias subjetivas, tales como: falta de apetito, sensación de presión en el epigastrio provocada por daño hepático por mala alimentación, efectos de sustancias tóxicas o en curso de hepatitis. Contraindicaciones: Hipersensibilidad al principio activo, soja, maní o alguno de los excipientes. Entidad responsable: Sanofi-Aventis Sp. z o.o. {SPC 02/2019}
(SAPL.PCH.19.04.0676c)
Antes de usar, lea el prospecto, que contiene indicaciones, contraindicaciones, datos sobre efectos secundarios y posología, así como información sobre el uso del medicamento, o consulte a su médico o farmacéutico, ya que cada fármaco utilizado incorrectamente constituye una amenaza para su vida o su salud.